Hud/Venereologi
-
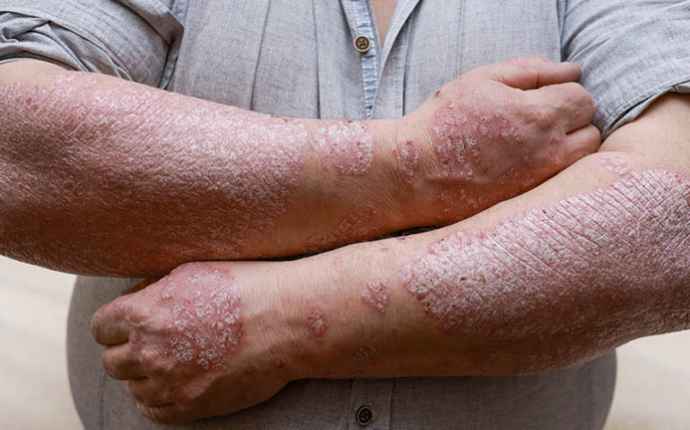
Några höjdpunkter från AAD-kongressen 2024
Lovande långtidsdata vid behandling av plackpsoriasis
-
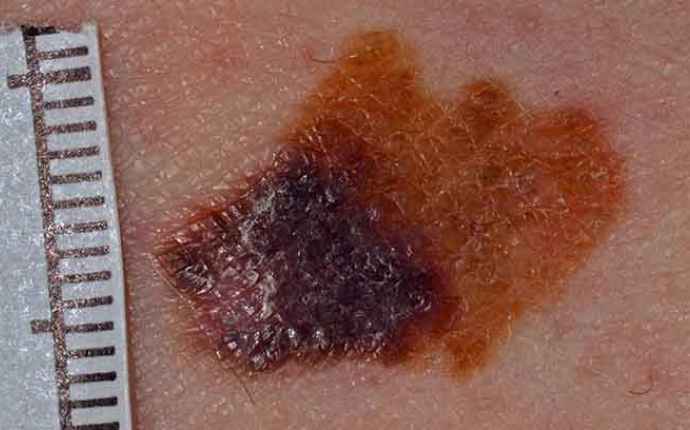
Malignt melanom ökar hos äldre – men fler överlever
Malignt melanom är i dag den femte vanligaste cancersjukdomen både bland kvinnor och män i Sverige. Sverige är på femte plats i världen när det gäller antal nyinsjuknade fall i melanom i relation till vår befolkningsstorlek. Cirka 90 procent av alla fall av hudmelanom k...
-
Handeksem - en dold folksjukdom
Uppdaterade riktlinjer vid handeksem som inte läkt ut eller förbättras på 6 veckor med adekvat medicinsk behandling eller där handeksemet recidiverar.
-
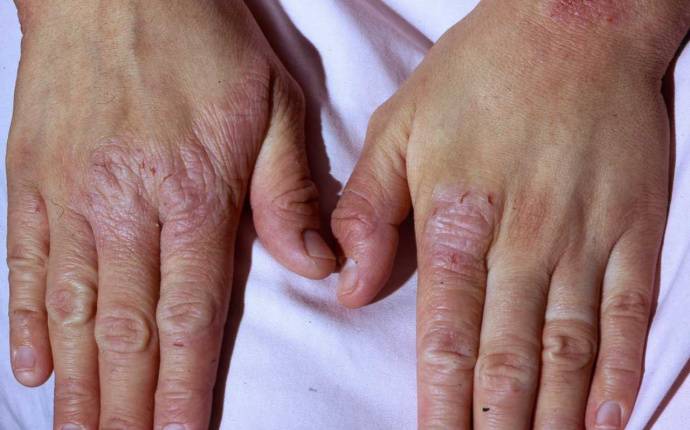
Atopisk dermatit: De senaste behandlingsrekommendationerna och nya forskningsrön
Nya systemiska läkemedel, betoning på patientutbildning och tidig identifiering av riskfaktorer – här kan du läsa mer om de senaste rekommendationerna och några spännande forskningsrön rörande atopisk dermatit.
-
Ljusbehandling och läkemedelsbehandling vid atopisk dermatit
Rätt behandling utifrån eksemets svårighetsgrad.
-
3 sätt att minska risken för biverkningar vid användning av JAK-hämmare
JAK-hämmare är numera en etablerad terapi som används vid behandling av flera kroniska inflammatoriska sjukdomar. Samtidigt rapporteras allvarliga biverkningar av läkemedlet och administreringen bör noga övervägas.
-
Är antikroppsterapi nästa genombrott för behandling av atopiskt eksem?
Resultat från en fas-2 studie, presenterade i tidskriften Lancet, visar att en så kallad anti-OX40-antikropp verkar fungera på sikt för behandling av måttlig till svår atopisk dermatit bland vuxna.
-
Ny metod underlättar för snabb upptäckt av hudcancer
På Stockholms läns vårdcentraler har en ny metod införts för att enklare upptäcka hudcancer. Patienter med misstänkt hudcancer kan nu få svar inom ett dygn istället för som tidigare, flera veckor.
-

Atopiskt eksem
En person som har haft atopiskt eksem behåller sin atopiska predisposition och sin torra, atopiska hudtyp och måste hela livet vårda huden omsorgsfullt.
-
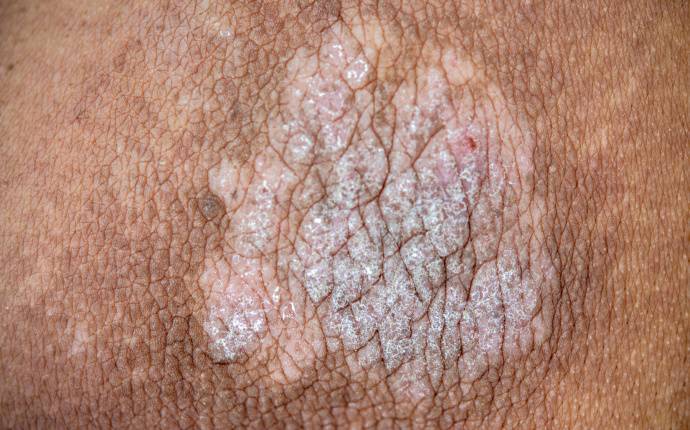
Psoriasis
Världshälsoorganisationen WHO uppgraderade 2014 psoriasis till en allvarlig, icke-smittsam kronisk systemsjukdom. Detta innebär ett helt nytt sätt att se på sjukdomen.
-
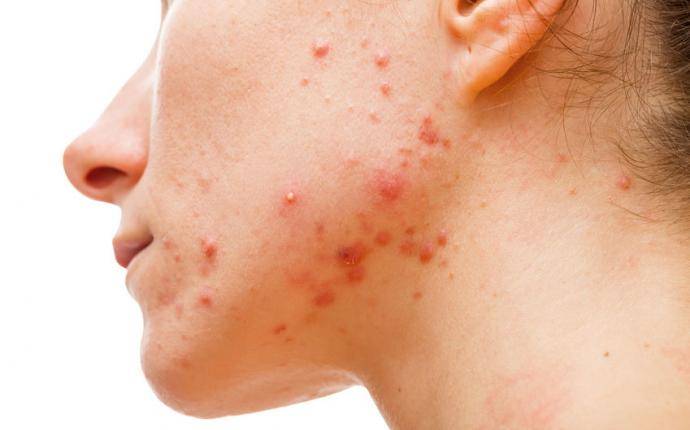
Akne
Akne indelas ofta i tre huvudtyper, där överlappning är vanligt. Framför allt den nodulocystiska aknen är viktig att känna igen och snabbt behandla effektivt, eftersom denna kan vara ärrbildande.
-

Håravfall (alopeci) hos kvinnor
Den kvinnliga formen av håravfall innebär först och främst förlust av hår kring mittlinjen uppe på huvudet. Orsaken är okänd och tillståndet är ofta reversibelt, men det kan progrediera till total förlust av huvudhåret och kroppsbehåringen.

