Ortopedi
-
Har din patient bröstcancer?
Ta del av ett patientfall om bröstcancer för att testa din kunskap kring symtom, ärftlighet och diagnostik. Fallet består av fem frågor.
-

Fler med artros behöver hjälp med rätt träning
Många med ledsjukdomen artros känner svåra smärtor av sin sjukdom och användningen av smärtstillande läkemedel är hög. Det visar resultat från den pågående patientundersökningen Artros-hjälpen.se. Fler behöver få hjälp med rätt träningsprogram som kan minska smärtan, anser professor Leif Dahlberg, artrosexpert.
-
”Fysisk träning kan förändra livet för personer med artros”
Omkring var fjärde person över 45 år i Sverige har artros, vilket motsvarar nästan en miljon människor. Träning kan hjälpa artrospatienter att stärka musklerna, vilket leder till minskad smärta och förbättrad funktion. Men trots det är det många patienter som inte vågar...
-

Väntetiden livsavgörande för patienter med höftledsbrott
I en omfattande studie tittade forskarna på sambandet mellan väntetiden inför höftledsoperation och allvarliga komplikationer samt död. Den optimala tiden för en lyckad operation torde vara max ett dygn.
-
Otillräcklig vård vid postoperativ smärta
Flera erkända metoder vid postoperativ smärta har inte blivit rutin vilket gör att många patienter inte behandlas på bästa sätt, menar överläkare Jan Persson.
-
Vanlig ortopedisk kirurgi ofta onödig
Flera studier visar att artroskopisk kirurgi av knäleden vid artros inte har någon bättre effekt än fejkkirurgi eller behandling med fysisk träning.
-
Att kvalitetssäkra framtidens vård
Vårdpersonal stöter dagligen på problem på sin arbetsplats som påverkar både arbetsmiljön och patientsäkerheten. Vi i "Arbetsgruppen för vårdreform" menar att den bristande kommunikationen mellan de anställda och beslutsfattarna måste åtgärdas.
-
MR och artroskopi – ifrågasatta metoder vid artros
MR ska inte användas för att diagnostisera knäartros och artroskopi ska inte utföras som behandling vid denna diagnos. Det var budskapet när ortopediprofessor Leif Dahlberg föreläste vid Dagens Medicins temadag ”Nya strategier för det onda skelettet”. Han får stöd i Soc...
-
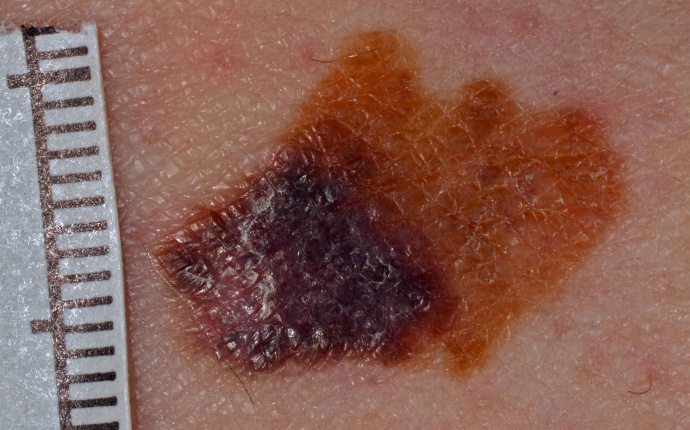
Malignt melanom
Denna Medicinska översikt avser malignt melanom i huden, den dödligaste formen av hudcancer vilken kan uppstå i tidigare frisk hud eller i befintliga nevi.
-
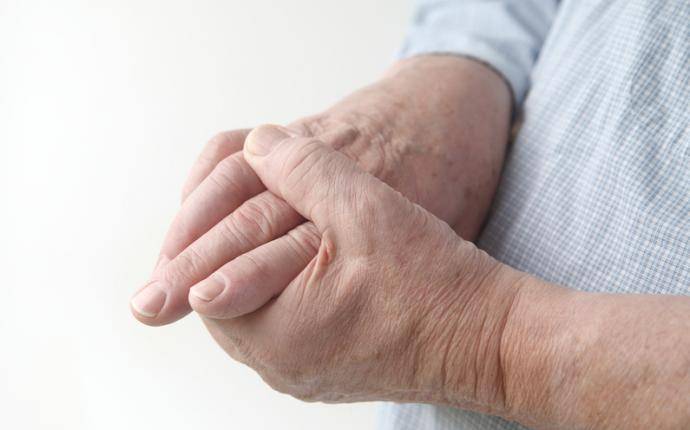
Dupuytrens kontraktur
Sjukdomen debuterar vanligtvis med en eller flera små (ibland ömma) knutor i handflatan, dessa tillväxer sakta och det bildas strängar som består av bindväv.