Psykiatri
-

Fråga efter symtom på hypogonadism hos män med depressiva besvär
Den generella uppfattningen bland läkarna är att män med hypogonadism är svåra att diagnostisera. En av förklaringarna kan vara att de diagnostiska kriterierna för testosteronbrist är ganska diffusa.
-

Lär dig känna igen patienter med riskbeteende för hepatit C-smitta
Kunskapen om risktagande och möjlighet till behandling för hepatit C är otillräcklig på flera håll inom vården.
-

Drogfri och frisk från hepatit C – nu hjälper han andra
Tommy, 53 år, har mångårig narkotikabruk och hemlöshet bakom sig. Han fick hepatit C innan behandling fanns tillgänglig. Idag är han drogfri, frisk från sin hepatit och arbetar som uppsök på Stockholms Brukarförening.
-
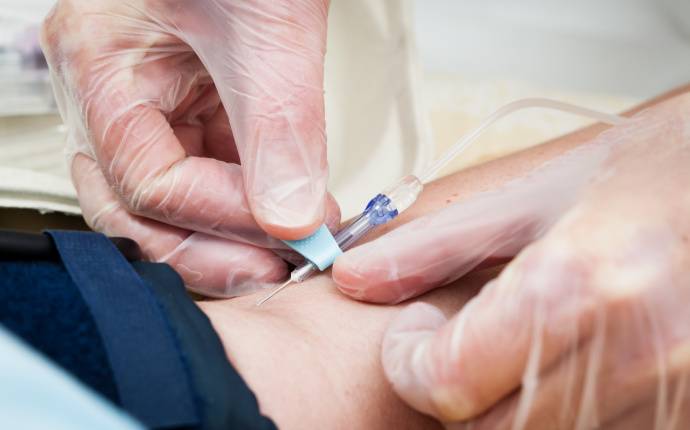
Nytt arbetssätt når majoriteten hepatit C-smittade
Med ett mer flexibelt arbetssätt och en kunskap om patientgruppen har de lyckats få in cirka 300 patienter i behandling sedan projektet Linkage C startade för två år sedan. Något som har bidragit till att Sverige är ett av de 13 länder i världen som ser ut att uppnå WHO...
-
Föräldraledighet bra skydd mot psykisk ohälsa
Att vara föräldraledig har visat sig vara ett bra skydd mot försämrad mental hälsa. Effekten verkar dessutom finnas kvar längre fram i livet – främst bland mammor. Det hävdar tre forskare som har sammanställt 45 internationella studier i ämnet.
-
Adhd-läkemedel hjälpte vid amfetaminberoende
En viss typ av adhd-medicin tycks ge positiv effekt vid amfetaminberoende. Det visar ny svensk forskning.
-
Svår covid-19 kopplas till depression och ångest
Personer som till följd av covid-19 infektion blev sängliggande i minst en vecka har visat sig i högre grad ha problem med ångest och depression. Detta i jämförelse med de som fick lindrigare symptom eller var friska.
-
Läkare: Otillräcklig vård av hepatit C vid injektionsmissbruk
För att lyckas fånga upp fler med hepatit C krävs gemensamma satsningar mellan samtliga enheter som kommer i kontakt med målgruppen, menar specialistläkaren Marianne Alanko Blomé.
-

ADHD hos vuxna
Tvärtemot vad som tidigare ansågs kvarstår symtomen i vuxen ålder i cirka två tredjedelar av fallen.
-

Psykossjukdomar
Årligen drabbas cirka 23 personer per 100 000 innevånare i någon psykossjukdom, vilka omfattar schizofreni, den vanligaste psykossjukdomen, vanföreställningssyndrom, schizoaffektiv psykos och kort reaktiv psykos.
-
Depression
-
Posttraumatiskt stressyndrom (PTSD)
Posttraumatiskt stressyndrom, PTSD, är ett tillstånd som kan uppstå efter allvarliga eller långvariga psykiska trauman som olyckor, krig, katastrofer och övergrepp.
-
Somatoforma syndrom
Somatisering föreligger när psykologiskt eller emotionellt obehag manifesterar sig i form av fysiska symtom som inte kan förklaras medicinskt.



