Överviktskirurgi
Andelen individer med övervikt ökar stadigt, både i vårt närområde och utvecklingsländerna. WHO har beräknat att fler dör av överviktsrelaterade sjukdomar än malnutrition i världen. Det förefaller också som om den kontinuerliga ökningen av medellivslängd vi vant oss vid att se har avstannat.
Definition
Operation vid sjuklig övervikt. Patienter med BMI >35 kg/m2 kan genomgå överviktskirurgi efter medicinsk utredning om de har långvarig övervikt och misslyckats med konservativ behandling.
Indelning
Normalvikt: BMI 18,5–24,9
Övervikt: BMI 25–29,9
Fetma: BMI >30
Sjuklig fetma: BMI >35
Super obesitas: BMI >50
Bakgrund och epidemiologi
Andelen individer med övervikt ökar stadigt, både i vårt närområde och i utvecklingsländerna. WHO har beräknat att fler dör av överviktsrelaterade sjukdomar än av malnutrition i världen. Det förefaller också som om den kontinuerliga ökningen av medellivslängd vi vant oss vid har avstannat. Beräkningar tyder på att den nu uppväxande generationen i västvärlden kommer att få en kortare livslängd än sina föräldrar (Olshansky, NEJM).
Flera riskfaktorer avgör hypotermi vid operation
Lär dig mer om perioperativ hypotermi genom NetdoktorPros webbaserade utbildning.
Prevalens och incidens
Enligt den nationella folkhälsoenkäten har andelen med fetma (BMI >30) i befolkningen ökat från 11 procent år 2004 till 14 procent 2015. Ingen statistisk säkerställd skillnad finns mellan män och kvinnor. Antalet individer i Sverige med BMI >35 tros vara 135 000 personer, varav cirka 48 000 har BMI >40.
Den stora ökningen finns bland personer i åldrarna 45-64 år, där andelen personer med fetma och övervikt ökat från 55 till 62 procent. Andelen unga vuxna (16-29 år) som har fetma eller övervikt har inte förändrats under de senaste tio åren, utan ligger stadigt på 26 procent.
Förekomsten av fetma är ojämnt fördelad i landet, med högre prevalens i skogslänen jämfört med storstadsregionerna. Den är också vanligare på landsbygd än i stad. Fetma har även en klar socioekonomisk snedfördelning och är vanligare i socialt och ekonomiskt svagare grupper.
Mortalitet
Som nämns ovan förefaller den nu uppväxande generationen att få en kortare förväntad medellivslängd än sina föräldrar. Beräkningar har visat att ett BMI >45 förkortar livet med 13 år (Fontaine, JAMA).
Etiologi och patogenes
Ökat födointag och minskad fysisk aktivitet är starkt bidragande faktorer till den dramatiska ökningen av övervikt och fetma. Graviditet är också en bakomliggande faktor till viktuppgång hos kvinnor. Psykiska faktorer som problem i relationer och en svår barndom kan bidra till viktuppgång, liksom en del läkemedel. Socioekonomisk status, inklusive utbildningsnivå, har en vederlagd betydelse.
Klinik
Övervikt och fetma ökar risken för att insjukna i ett flertal följdsjukdomar:
- Metabola komplikationer, som till exempel diabetes typ 2, dyslipidemi och hypertoni är vanliga.
- Hjärtsjukdom, särskilt vid samtidig förekomst av bukfetma.
- Sömnapné
- Artros och andra skador i lederna
- Infertilitet
- Graviditetskomplikationer
- Depression och försämrad livskvalitet
- Vissa cancersjukdomar
- Ökad risk för förtida död
Enligt det nationella kvalitetsregistret, Scandinavian Obesity Surgery Registry (SOReg), som baserar sig på 50 000 obesitasopererade i Sverige hade 15 procent diabetes typ 2, 25 procent hypertoni och tio procent dyslipidemi före operation. Sömnapné som krävde CPAP fanns hos nästan tio procent, med en dubblering hos män (22 procent).
Övervikt är också ett stigmatiserande tillstånd i dagens samhälle.
Diagnostik och undersökning
Övervikt klassas traditionellt med hjälp av BMI. Mätning av midjemått kan ge extra information om överviktens fördelning och är kopplad till risken för hjärt-kärlsjukdom.
I samband med utredning inför eventuell obesitaskirurgi mäts BMI och midjemått. Man utför en metabol utredning, för att säkerställa att övervikten beror på kaloriöverskott och inte någon hormonproducerande tumör. Metabola tillstånd (som dåligt reglerad diabetes eller hypertoni) justeras. Patients kostvanor gås igenom av en dietist, som också informerar om den postoperativa matordningen. Patienten måste förstå följderna av ett obesitasingrepp, som i princip är irreversibelt. Flertal konsultationer med andra enheter kan behövas, till exempel psykiatrin och lungmedicin (för utredning av sömnapné och utprovning av CPAP). På vissa enheter erbjuds olika kost- och motionsprogram.
Behandling
Vid konsensuskonferensen arrangerad av National Institute of Health (NIH) i USA 1991 formulerades att vuxna patienter (18-60 år) med BMI ≥35 kg/m2 och någon form av följdsjukdom till sin övervikt kunde komma i fråga för obesitaskirurgi. Dessa riktlinjer användes under många år världen över och utgör basen för de flesta forskningsstudier. Efter en omfattande utredning föreslog en arbetsgrupp inom Sveriges Kommuner och Landsting 2012 att ta bort kravet på följdsjukdom och använda BMI >35 hos alla vuxna. I samband med detta infördes möjlighet till obesitaskirurgi hos patienter över 60 år (med BMI >35) med svåra besvär i viktbärande leder, där viktreduktion är absolut nödvändigt för att möjliggöra en elektiv ledprotesoperation.
Tänkbara operationsmetoder
Flertal olika operationsmetoder har prövats under årens lopp. De tre som är aktuella i Sverige idag är gastric bypass, gastric sleeve och i vissa fall duodenal switch.
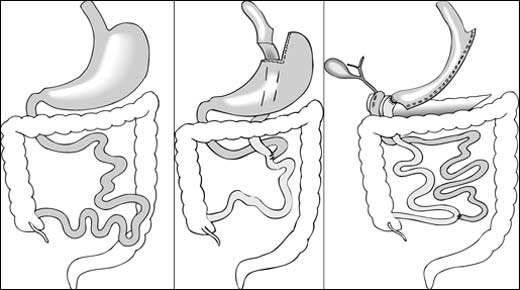
Normal anatomi, gastric bypass och duodenal switch (inklusive sleevdelen).
Gastric bypass
Vid ingreppet gastric bypass skapas en liten magsäcksficka precis under esofagus som kopplas direkt till en uppdragen tunntarmsslynga. Denna förbikoppling av magsäcken har gett ingreppet sitt namn (gastric bypass) och lanserade 1967 av Ed Mason (Iowa, USA). Efter en del tid i träda och tekniska modifikationer slog gastric bypass igenom stort i samband med fetmaepidemin på nittiotalet i USA. Utvecklingen kom att upprepas ett decennium senare i Sverige då antalet ingrepp mer än tiofaldigades (från 700 till 8500) under en tioårsperiod.
2014 utfördes drygt 7000 gastric bypass i Sverige, merparten med laparoskopisk teknik. Operationstiden har reducerats till en dryg timme och den postoperativa vårdtiden ligger under två dygn.
Verkningsmekanismen är en kombination av minskat kaloriintag och hormonell omställning. I litteraturen nämns också Fore gut- (bortkopplingen av duodenum) och Hind gut theory (snabb passage av föda till distala tunntarmen).
Gastric sleeve
En gastric sleeve skapas genom att magsäcken görs om till ett smalt rör utmed minorsidan. Detta minskar portionsstorleken, medan passagen av intagen föda genom pylorus och duodenum är bevarad. Gastric sleeve utgör den övre delen av en duodenal switch (se nedan). Sleeve uppstod då man i USA började utföra duodenal switch i två seanser: magsäcksminskingen först och tarmomkopplingen efter något år då patienten gått ned i vikt.
Antalet sleeveoperationer har ökat kraftigt under de senaste åren och nådde nästan 20 procent av svensk obesitaskirurgi 2014. Ingreppet görs rutinmässigt med laparoskopisk teknik.
Ingreppet leder till minskade portioner och hormonella omställningar med minskning av det aptitstimulerande hormonet ghrelin. Detta sker bland annat då merparten av de ghrelinproducerande cellerna sitter i den borttagna fundustoppen.
Duodenal switch
En duodenal switch består av två delar, dels en smal magsäckstub (gastric sleeve, se ovan), dels en omkoppling av tunntarmen så att intaget fett kan brytas ned och tas upp först under den mest distala metern av ileum. Kombinationen av dessa två verkningsmekanismer, minskat födointag och minskat upptag av intagna näringsämnen, ger en mycket kraftig viktnedgång. Ingreppet används vid ett par kliniker i Sverige på patienter med superobesitas (BMI >50) samt vid viktåteruppgång efter gastric bypass.
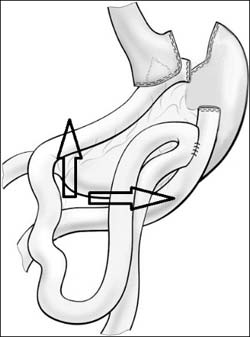
Plats för slitsileus.
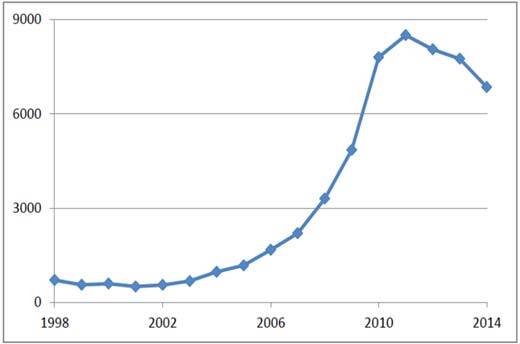
Antal obesitasingrepp per år i Sverige.
Prognos
Obesitaskirurgi leder till kraftig och bestående viktnedgång, i snitt 30 procent av den ursprungliga kroppsvikten (SOReg). Efter en gastric bypass motsvara detta en nedgång från 116 till 84 kg hos kvinnor och 141 till 104 kg hos män. Män som genomgår duodenal switch har den största vikteffekten, en nedgång från 184 till 98 kg.
I en nylig genomgång av SORegmaterialet framkom att 62 procent av alla diabetiker helt hade slutat med sina läkemedel fem år efter primär gastric bypass. Motsvarande siffror för dyslipidemi och hypertoni var 34 respektive 51 procent. Tre av fyra patienter hade slutat använda sin CPAP-mask. Dessa data liknar de som kom fram i svenska SOS-studien samt data från USA och andra länder. Det är ännu för tidigt att yttra sig om effekter på överlevnad.
Livskvaliteten ökar efter obesitaskirurgi, både mätt med SF-36 och andra enkäter. Störst förbättring ses inom de fysiska domänerna. Det finns dock uppgifter om ökad förbrukning av antidepressiva framför allt hos kvinnor. Patientnöjdheten förefaller starkt kopplad till viktresultatet (Edholm).
Komplikationer
Som nämns ovan är övervikt starkt kopplat till flertalet följdsjukdomar, som i sin tur medför en mängd olika hälsorisker. Merparten av dessa kan reduceras med hjälp av obesitaskirurgi, men de kirurgiska ingreppen i sig för med sig en del specifika komplikationer.
Komplikationer av gastric bypass
Anastomosläckage uppkommer hos drygt en procent av alla gastric bypassopererade och tre procent genomgår reoperation för någon komplikation under vårdtiden.
Merparten av gastric bypassopererade kommer att uppleva dumping (illamående, kallsvettighet, hjärtklappning) 15-20 minuter efter matintag under den första tiden. Besvären anses utlösas av den snabba presentationen av socker och fett i tunntarmen då magsäckens lagringsfunktion satts ur spel. Tillståndet kan också ses som en del av ingreppets verkningsmekanism då det hjälper patienterna till en kostförändring. På längre sikt förekommer slitsileus (inklämning av tunntarm bakom de två omkopplingarna, 5,4 procent), stomala ulcus (sår i tunntarmen precis nedom magsäcksfickan, 1,9 procent), problem med kroniska buksmärtor, anemi (4,1 procent) och hypoglykemier.
Komplikationer av gastric sleeve
Gastric sleeve är associerat med andra ingreppsspecifika komplikationer. I det direkta postoperativa förloppet förekommer läckage från den långa stapelraden utmed hela magsäcken, som kan utvecklas till kroniska fistuleringar. Problem med gastroesofageal reflux uppstår relativt ofta, särskilt hos patient med sura uppstötningar redan preoperativt. De flesta klinker undviker därför sleeve på denna patientgrupp och erbjuder i stället gastric bypass som botar refluxbesvär. Besvär med tömningen av magsäckstuben kan uppstå, framför allt om sleeven blir för snäv vid angulusvecket. Det finns också oroande data som visar på viktåteruppgång redan efter ett år.
Komplikationer av duodenal switch
I och med att duodenal switch medför ett minskat upptag av de intagna näringsämnena är risken för olika bristtillstånd ökat. Detta gäller framförallt fettlösliga näringsämnen eftersom upptaget av dessa endast kan ske i den mest distal metern av ileum. Patientgruppen måste därför kontrolleras noggrant avseende vitaminnivåer och brister på olika salter och mineraler. Hypoalbuminemi med tillhörande ödem och leversvikt på grund av minskat återupptag av gallsalter är sällsynta tillstånd, men en realitet.
Mortaliteten i samband med obesitaskirurgi är 0,04 procent. En förvånansvärt låg, men inte obefintlig siffra, som dessutom är identisk med dödligheten efter gallkirurgi i Sverige. Dödsorsaken efter obesitaskirurgi är oftast lungemboli eller multiorgansvikt efter en kirurgisk komplikation.
Särskilda och förebyggande råd
Alla obesitasopererade behöver ändra sitt ätmönster och äta täta små måltider. De flesta klinker förordar att man undviker att dricka under måltiderna för att på detta sätt ge plats åt maten.
För att undvika bristtillstånd rekommenderas dagligt tillskott av multivitaminer och vitamin B12. Rekommendationerna varierar mellan olika opererande kliniker, och de som till exempel gäller i Västra Götaland återfinns här.
I Sverige utförs rutinmässig årlig uppföljning med laboratoriestatus och förslag på prover ges i ovanstående dokument. Duodenal switchopererade behöver extra noggrann övervakning.
I samband med graviditet behöver substitutionen öka och patienterna följas extra noga. En nylig artikel som omfattar svenska patienter visar att gastric bypassopererade mödrar har minskad risk för diabetes under graviditeten, liksom för tunga barn och för tidig födsel. En ökad risk för barn som var små för tiden noterades dock (Neovius 2015).
Övrigt
Ett par år efter ingreppet leder den kraftiga viktnedgången till hudöverskott, framförallt på bålen. Reglerna för operation av detta varierar mellan de olika landstingen, men fem år efter obesitasingreppet har drygt 40 procent genomgått bukhudsplastik.
Obesitasopererade skall inte ha buksmärtor. Krampartade buksmärtor kan vara tecken på slitsileus, inklämda tunntarmsslyngor bakom den uppdragna tarmen, och behöver utredas akut. Fallrapporter talar om att detta kan vara vanligare i samband med graviditet då uterus lyfter upp hela tunntarmspaketet.
ICD-10
Diagnoskod
Obesitas E66.9.
Operationskoder
Gastric bypass JDF10-11
Gastric sleeve JDF 96-97
Duodenal switch JFD03-04
Referenser
I alfabetisk ordning:
- Chakhtoura MT, Nakhoul N, Akl EA, Mantzoros CS, El Hajj Fuleihan GA.Guidelines on vitamin D replacement in bariatric surgery: Identification andsystematic appraisal. Metabolism. 2016 Jan 4.
- Colquitt JL, Pickett K, Loveman E, Frampton GK. Surgery for weight loss inadults. Cochrane Database Syst Rev. 2014 Aug 8;8:CD003641.
- Cordera R, Adami GF. From bariatric to metabolic surgery: Looking for a"disease modifier" surgery for type 2 diabetes. World J Diabetes. 2016 Jan25;7(2):27-33.
- Edholm D, Svensson F, Näslund I, Karlsson FA, Rask E, Sundbom M. Long-termresults 11 years after primary gastric bypass in 384 patients. Surg Obes RelatDis. 2013 Sep-Oct;9(5):708-13.
- Herring LY, Stevinson C, Davies MJ, Biddle SJ, Sutton C, Bowrey D, Carter P.Changes in physical activity behaviour and physical function after bariatricsurgery: a systematic review and meta-analysis. Obes Rev. 2016 Mar;17(3):250-61.
- Johansson K, Stephansson O, Neovius M. Outcomes of pregnancy after bariatricsurgery. N Engl J Med. 2015 Jun 4;372(23):2267.
- Kim J, Eisenberg D, Azagury D, Rogers A, Campos GM. American Society forMetabolic and Bariatric Surgery position statement on long-term survival benefit after metabolic and bariatric surgery. Surg Obes Relat Dis. 2015 Nov 27.
- Raoof M, Näslund I, Rask E, Karlsson J, Sundbom M, Edholm D, Karlsson FA,Svensson F, Szabo E. Health-Related Quality-of-Life (HRQoL) on an Average of 12Years After Gastric Bypass Surgery. Obes Surg. 2015 Jul;25(7):1119-27.
- Ribaric G, Buchwald JN, McGlennon TW. Diabetes and weight in comparativestudies of bariatric surgery vs conventional medical therapy: a systematic reviewand meta-analysis. Obes Surg. 2014 Mar;24(3):437-55.
- Stenberg E, Szabo E, Ågren G, Ottosson J, Marsk R, Lönroth H, Boman L,Magnuson A, Thorell A, Näslund I. Closure of mesenteric defects in laparoscopicgastric bypass: a multicentre, randomised, parallel, open-label trial. Lancet.2016 Feb 16.
- Stenberg E, Szabo E, Agren G, Näslund E, Boman L, Bylund A, Hedenbro J,Laurenius A, Lundegårdh G, Lönroth H, Möller P, Sundbom M, Ottosson J, Näslund I;Scandinavian Obesity Surgery Registry Study Group. Early complications afterlaparoscopic gastric bypass surgery: results from the Scandinavian ObesitySurgery Registry. Ann Surg. 2014 Dec;260(6):1040-7.
Övriga referenser
Nationella riktlinjer och kvalitetskrav finns att läsa här
Utredningen från Sveriges Kommuner och Landsting (SKL) nås lättast här
Statens beredning för medicinsk och social utvärdering (SBU) har utvärderat fetma och dess behandling. Läs ett sammandrag samt hela rapporten här.
Nationella kvalitetsregistret, Scandinavian Obesity Surgery Registry (SOReg) presenterar svensk obesitaskirurgi och dess resultat ur flera aspekter på www.soreg.se. Läs årsrapporterna här.
Internationella guidelines och ytterligare aktuell information presenteras på The International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO) och den amerikanska obesitasföreningen The American Society for Metabolic and Bariatric Surgery (ASMBS).
Vidare information:
Patientinformation angående gastric bypass
Patientinformation om duodenal switch
Patientinformation från Netdoktor.se
Videofilmer som behandlar preoperativ information, dietistråd, operationsteknik för gastric bypass och gastric sleeve, samt uppföljning och patientintervjuver finns att titta på här.


