Psoriasisartrit (PsA)
Psoriasisartrit är en inflammatorisk sjukdom som i varierande utsträckning drabbar hud och leder. Den tillhör de inflammatoriska ledsjukdomarna och per definition gruppen spondylartrit, men det föreligger i vissa fall även likheter med reumatoid artrit.
Bakgrund och epidemiologi
Prevalens
Psoriasis förekommer hos cirka 3 procent av befolkningen och av dessa har 6–40 procent ledengagemang som är förenliga med psoriasisartrit. Den troliga prevalensen för signifikant ledsjukdom är dock lägre och uppskattas till 5–10 procent av patienter med psoriasis. Prevalensen uppskattas därför till 0,13–0,25 procent av befolkningen. PsA finns över hela världen men är vanligare i nordligare länder än i tropiska områden.
Incidens
Incidensen är 3–6 på 100 000 invånare/år.
Mortalitet
Patienter med PsA uppvisar en viss ökad mortalitet där dödsorsakerna dock är liknande dem i den övriga befolkningen. Hög sänka, hög inflammatorisk aktivitet, uttalade röntgenförändringar samt behov av potentierad medicinsk behandling är riskfaktorer. Detta medför att tidig diagnos och rätt behandling, som minskar den inflammatoriska aktiviteten, kan minska risken för tidig mortalitet.
Etiologi och patogenes
PsA är en autoimmun, inflammatorisk ledsjukdom med stora variationer. Mycket talar för att både genetiska faktorer och miljöfaktorer samverkar och troligtvis föreligger det dessutom en polygenetisk bakgrund för PsA.
Vad vet du om biosimilarer?
Vi på NetdoktorPro vore tacksamma om du ville genomföra enkäten som bara tar några minuter. Du får samtidigt uppdaterade kunskaper om t ex vad som krävs för att en biosimilar ska godkännas, skillnaden mellan ett generiskt läkemedel och biosimilarer och vad som egentligen menas med en "switch".
Klinisk bild
Psoriasisartrit är en inflammatorisk ledsjukdom som kan drabba både perifera leder eller lednära strukturer och hals- eller ländrygg. Debutbilden varierar men vanligtvis ses i lika stor utsträckning mono-/oligoartrit (fyra leder engagerade) med asymmetrisk ledbild. Det axiala engagemanget är mindre vanligt förekommande och i ännu lägre grad distalledsartrit. Det senare förekommer ofta tillsammans med någon av de övriga grupperna. Debutbilden förändras ofta över tid och uppföljning av patienten ger en mer rättvisande klassifikation.
En mycket ovanlig men allvarlig form är artritis mutilans, där patienter uppvisar uttalade destruktioner av falanger i fingrar och/eller tår med samtidig proliferation av benvävnad i den involverade leden.
Patienter med PsA har inte lika uttalad morgonstelhet som RA-patienter. Vid den kliniska bedömningen av patienter finner man en inflammatorisk ledbild med ömma och svullna leder som företrädesvis engagerar samtliga leder radialt i ett finger – till exempel MCP-, PIP- och DIP-led i andra fingret – till skillnad från RA där flera leder på samma nivå engageras, till exempel flera MCP-leder.
Svullnad av en led kan vara svårbedömbart eftersom ledkapseln kan vara förtjockad. Daktylit eller korvfinger/-tå är ett typiskt kännetecken för PsA och förorsakas av ledinflammation och ett engagemang av sena med svullnad och smärta i hela fingret/tån. (Bild 1). Daktylit är ett negativt prognostiskt tecken kopplad till ökad grad av leddestruktion. Tendinit och tenosynovit hör även till den kliniska bilden. Likaså ser man ökad förekomst av entesiter, inflammation i sen- eller muskelfäste i ben, framför allt i Akillessenans liksom plantarsenans fäste. Andra fästen kan engageras i varierande grad.
Spondylartrit med engagemang huvudsakligen av sakroiliakaleder, ländrygg och halsrygg förekommer hos cirka 15–80 procent av patienterna. Den kliniska bilden är liknande den som vid ankyloserande spondylit (AS) med inflammatorisk ryggsmärta i vila och efter nattsömn, med morgonstelhet >30 minuter och som förbättras av aktivitet. Förändringar i ryggen är ofta asymmetriska och kan även vara helt utan symtom. PsA-patienter med ryggengagemang har god effekt av NSAID och träning
Hudsjukdomen är vanligtvis mild, och av typen psoriasis vulgaris och i genomsnitt uppvisar patienter med PsA ett milt hudengagemang med cirka 5 procent av hudytan påverkad. Stora variationer förekommer.
Nagelförändringar är vanligare vid PsA än vid psoriasis och är oftast av typen onykolys eller onykia punktata. (Bild 2)
Andra extraartikulära manifestationer är i enlighet med spondylartriter och man ser ibland konjunktivit, irit hos cirka 10–30 procent och aortainsufficiens hos några få procent. Studier talar för att PsA i likhet med psoriasis har en ökad risk för kardiovaskulär komorbiditet.
Vill du bli först med att ta del av NetdoktorPro:s nyhetsrapportering från den årliga kongressen ACR (American College of Rheumatology)? Lämna din e-postadress här »
Diagnostik
Diagnosen ställs i kliniken utgående från de typiska fynd som angetts tillsammans med avsaknad av reumatoid faktor. Men i omkring 10 procent föregås hudutslagen av ledsjukdom, vilket tillsammans med att likaledes 10 procent av PsA-patienter är reumatoid faktor-positiva, har medfört att diagnosen ibland varit svår att bekräfta. Detta initierade ett arbete för förbättrad diagnostik som ledde fram till de nu allmänt accepterade klassifikationskriterierna CASPAR (ClASsfication criteria for Psoriatic ARthritis) som publicerades 2006:
Patienter med inflammation i led, ryggrad eller entes samt ≥3 poäng (pågående psoriasis ger 2 poäng, alla andra kategorier ger 1 poäng) från följande fem kategorier klassificeras som PsA:
- Pågående psoriasis, anamnes på psoriasis eller psoriasis i släkten.
- Pågående psoriasis definieras som psoriasis i hud eller hårbotten och som bekräftas på status vid bedömningstillfället av dermatolog eller reumatolog (2 poäng).
- Anamnes på psoriasis definieras utifrån patientens, primärvårdsläkarens, hudläkarens, reumatologens eller annan sjukvårdspersonals angivelse om tidigare psoriasis.
- Psoriasis i släkten definieras som psoriasis hos första- eller andragradssläktinigar till patienten enligt dennes aktuella sjukhistoria (1 poäng).
- Typiska psoriasisnaglar med dystrofi såsom onykolys, onykia punktata och hyperkeratos som bekräftas på status vid bedömningstillfället (1 poäng).
- Negativt testresultat vid kontroll av reumatoid faktor (RF) enligt ELISA eller nefelometri (ej latex) i enlighet med lokala bedömningsgrunder (1 poäng).
- Antingen pågående daktylit (korvfinger eller korvtå) definierad som svullnad av ett helt finger eller en hel tå eller anamnes på daktylit enligt reumatolog (1 poäng).
- Röntgenologiska tecken på juxtaartikulär bennybildning som uppträder som oregelbunden förkalkning i anslutning till ledkant (ej osteofyt) vid slätröntgen av hand och fot (1 poäng).
Den kliniska undersökningen som följer anamnesen skall omfatta hud-, nagel, led- och allmänt internmedicinskt status. Analys av sänka (SR) och/eller C-reaktivt protein (CRP), RF eller anticitrullinantikroppar anti-CCP samt blodstatus bör ingå i utredningen. Röntgen bör ske initialt och som uppföljning beroende på sjukdomsbilden.
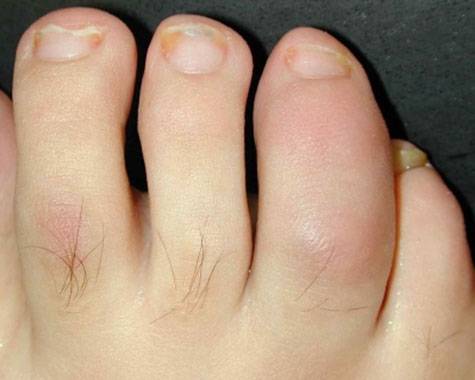
Psoriasisartrit (daktylit med onykolys)
Differentialdiagnoser
Vid PsA med polyartikulär sjukdomsbild och ett symmetriskt engagemang kan differentialdiagnosen mot RA vara svår. Om patienten uppvisar karaktäristika för PsA som daktyliter, nagelengagemang, blåröda missfärgningar över engagerade leder eller typiska röntgenförändringar kan diagnostiken underlättas.
Likaså föreligger en samsjuklighet med övriga diagnoser inom gruppen spondylartrit. AS utvecklar symmetriska rygg- och sakroiliakaförändringar av progressiv typ medan röntgenförändringarna vid PsA vanligtvis är asymmetriska, sällan grad 4 med ankylos och generellt har patienter med PsA bättre rörlighet i ryggen.
Vid debuten och vid skov av mono-/oligoartrit kan sjukdomsbilden ibland likna akut artrit (se: Reaktiv artrit, Pyrofosfatartrit, Septisk artrit) eller giktartrit, men det är sällan ett stort problem att skilja diagnoserna åt. Undantagsvis kan patienter med uttalad hudpsoriasis ha högt urat i serum men de saknar ljusbrytande kristaller i ledväskan.
Vid engagemang av PIP- och DIP-leder är osteoartros en viktig differentialdiagnos att beakta och röntgen ger ofta besked.
Behandling
Patienter med nydebuterad sjukdom skall snarast möjligt erbjudas besök på artritmottagning där kontakt med sjukgymnast/arbetsterapeut och kurator vid behov skall ingå. Patienterna behöver tidigt i förloppet informeras om behovet av träning och fysisk aktivitet.
NSAID
- Är den basala läkemedelsbehandlingen räknas inte som sjukdomsmodifierande, och kan i regel hanteras av allmänläkaren. Behandlingen behöver i de flesta fall inte vara kontinuerlig, utan kurer på två till fyra veckor kan fungera väl.
COX-2-hämmare
- Alternativ för patienter med biverkningar av eller kontraindikationer mot NSAID (bör ej användas vid hjärt-kärlsjukdom).
Lokala steroidinjektioner
- Intraartikulärt kan det vara ett alternativ, men aldrig genom psoriasisförändrad hud på grund av infektionsrisken.
- Allmänläkaren kan göra det om han/hon behärskar tekniken.
Systemisk kortisonbehandling
- Rekommenderas generellt inte eftersom allvarliga uppblossningar har setts vid seponering av kortisonbehandlingen och eftersom biverkningarna är större än vid lokalbehandling eller fototerapi.
- Om peroral kortisonbehandling ändå behövs är det viktigt att behandlingen trappas ut mycket långsamt.
Syntetiska DMARD (sDMARDs)
- Vid utebliven behandlingseffekt av NSAID, COX-2-hämmare eller lokala kortisoninjektioner kan DMARD-behandling övervägas. Det finns stöd för en måttlig effekt av metotrexat, leflunomid, sulfasalazin, ciklosporin och guldsalter.
Biologiska DMARD (bDMARDs)
- En grupp läkemedel som skräddarsys för att gripa in i den immunologiska kaskaden vid inflammation:
- TNF-hämmare (adalimumab, certolizumabpegol, etanercept, golimumab, infliximab och abatacept
- Interleukinhämmare (sekukinumab, ustekinumab, guselkumab och ixekizumab)
- Phosphodiesteras 4 hämmare (apremilast)
JAK-hämmare (tsDMARD)
- Tofacitinib i kombination med metotrexat är indicerad när tidigare behandling med DMARDs inte haft tillräcklig effekt eller gett biverkningar.
- Upadacitinib är indicerat för behandling av aktiv psoriasisartrit hos vuxna patienter med otillräckligt behandlingssvar på eller intolerans mot ett eller flera sjukdomsmodifierande antireumatiska läkemedel (DMARDs). Upadacitinib kan användas som monoterapi eller i kombination med metotrexat.
Behandlingen syftar till att patienterna ska uppnå låg inflammatorisk aktivitet avseende alla uttryck för sjukdomsbilden (ledsvullnad, ledsmärta, hudengagemang, entesit, patientens egen bedömning av smärta och sjukdomskänsla, patientens skattning av funktion), som kallas ”minimum disease activity”. Dessa parametrar ska belysas och vara vägledande för att beskriva målsättningen med varje behandling.
Prognos
Psoriasisartrit anses av många vara en mild artritsjukdom, men kohortstudier har visat att cirka 40 procent av patienter med etablerad sjukdom uppvisar röntgenologiska förändringar.
Identifierade negativa prognostiska faktor är polyartritsjukdom, tidigt potentierad medicinsk behandling samt daktylit. Låg SR verkar protektivt. 30 procent av patienter med mono-/oligoartrit var helt i remission efter två års sjukdom.
Särskilda och/eller förebyggande råd
Patienter med PsA bör tas om hand och behandlas ur ett helhetsperspektiv där fokus för behandling skall ligga inom det område av inflammation som så kräver. Tidig röntgenbedömning rekommenderas. Vissa patienter har behov av att behandlas och följas upp av både reumatolog och dermatolog. Optimalt är ett nära samarbete läkare emellan.
ICD-10
M07.0 L40.5 - Psoriatisk artrit i distal interfalangealled
M07.1 L40.5 - Arthritis mutilans
M07.2 L40.5 - Psoriasis med spondylit
M07.3 L40.5 - Psoriasis med andra och icke specificerade artropatier
Referenser
- Gladman DD Psoriatic arthritis. Dermatologic Therapy 2009;22:40-55
- Lindqvist U, Alenius G-M. Psoriasisartrit In Reumatologi. Ed Studentlitteratur 2011: 153-62
- Lindqvist U, Alenius G-M, Husmark T, Theander E, Holmström G. For the Psoriatic Arthritis Group of the Swedish Society for Rheumatology. The Swedish early psoriatic arthritis register: two-year follow up. A comparison with early rheumatoid
- Theander E, Husmark T, Alenius G-M, Larsson PT, Teleman A, Geijer M, Lindqvist UR. Early psoriatic arthritis: short symptom duration, male gender and preserved physical functioning at presentation predict favourable outcome at 5-year follow-up. Results from the Swedish Early Psoriatic Arthritis Register (SwePsA). Ann Rheum Dis 2014;73:407-13
- Mats Geijer, Ulla Lindqvist, Tomas Husmark, Gerd-Marie Alenius, Per T Larsson, Annika Teleman, Elke Theander. The Swedish Early Psoriatic Arthritis (SwePsA) Registry 5-year follow-up: Slow but substantial radiographic progression mainly in men with abnormal baseline score and dactylitis. J Rheumatol 2015 Nov;42:2010-7


