Urologi
Artiklar
-
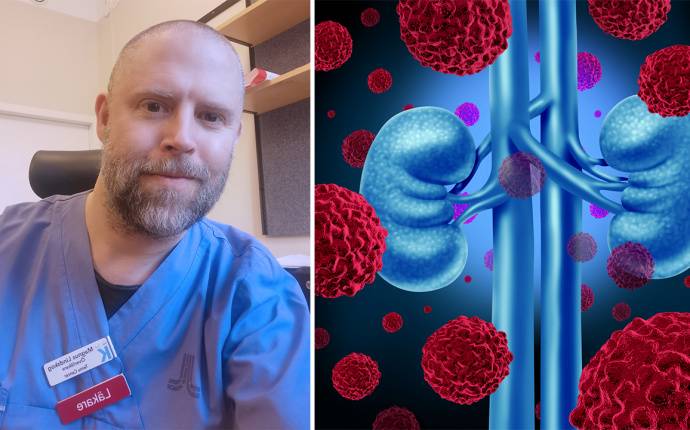
Följ fem patientfall om njurcancer i ny fortbildning
“Vårt sätt att tänka kring behandling vid metastaserad njurcancer har ändrats tydligt senaste åren och året, och därför är utbildningen högaktuell”, säger Magnus Lindskog, docent och överläkare i urologisk onkologi.
-

Fråga efter symtom på hypogonadism hos män med depressiva besvär
Den generella uppfattningen bland läkarna är att män med hypogonadism är svåra att diagnostisera. En av förklaringarna kan vara att de diagnostiska kriterierna för testosteronbrist är ganska diffusa.
-
Här är årets största framsteg inom vården av prostatacancer
Hur ser införandet av ett screeningprogram ut? Och vilka är de senaste framstegen inom forskningen gällande prostatacancer? Dessa frågor besvarar vår expert Jan-Erik Damber, professor och specialist i urologi vid Sahlgrenska Akademin och Universitetssjukhuset.
-

Så bör du som läkare resonera vid frågor om testosteronbrist
Vad räknas som testosteronbrist och vilka ska behandlas? Här pågår det ett intensivt kunskapssökande runt om i världen just nu, menar Mats Holmberg, androlog och endokrinolog vid Karolinska Universitetssjukhuset.
-
Genombrott inom urologisk cancer
Revolutionerande studie om behandling mot prostatacancer, långtidsuppföljning av testikelcancer och utmaningarna med höga läkemedelskostnader. Det är några av punkterna som Jan-Erik Damber, professor i urologi, lyfter fram när vi ringer upp honom efter besöket på onkologikongressen ASCO.
-
Nokturi saknar tillhörighet hos läkarspecialitet
Nokturi är dels en komplikation där behandlingen riktas mot den primära orsaken, så som prostatacancer som tas omhand av urologen. Men vad händer med patienter vars nokturi är grundläggande?
-
Behandling över nätet äventyrar ED-patientens hälsa
Det är inte ovanligt att bukfetma och hypertoni är orsaken till impotensproblemet, menar urologen Patrik Andius.
-
Läkarnas intresse för nokturi ökar
Engagemanget för nokturi har vuxit på bara några år, menar överläkaren Aino Fianu Jonasson och förvånas över hur många som har slutfört NetdoktorPro:s läkarutbildning inom området. ”Läkare har känt till nokturi men inte vetat hur man ska ta hand om patienterna. Jag tror att satsningen har hjälpt många”, säger hon.