Pediatrik
-

Många söker inte hjälp för barns sängvätning
Många barn har problem med sängvätning upp i skolåldern. Netdoktors undersökning bland över 800 föräldrar till barn som kissar i sängen visar att endast sex av tio familjer hade sökt hjälp av vården.
-

Checklista – att tänka på vid hosta hos barn
Titt som tätt besöker barn vårdcentralen på grund av hosta och liknande förkylningssymtom. Många gånger beror hostan på ofarliga tillstånd, men vissa tecken och symtom bör du som sjukvårdspersonal och allmänläkare vara extra uppmärksam på.
-

Skärmtid oroar småbarnsföräldrar – vad är lagom?
Hur digitala medier påverkar småbarn råder det delade meningar om. Viss forskning talar för att det skulle vara skadligt medan annan forskning hävdar det motsatta. I en svensk studie kartlägger forskarna spädbarns skärmtid och hur den påverkar barns språkutveckling.
-

Ny teknik kartlägger varför skärmtid för småbarn är skadligt
Hjärnforskaren Patricia Kuhls studie visar att en timmes skärmtid per vecka minskar småbarns ordförråd med fem till sex ord jämfört med barn som inte ser på skärm alls.
-
Så bemöter du kunskapsmotstånd om vaccin
I takt med att fler vaccin gör entré i vården växter oron hos allmänheten, i synnerlighet bland föräldrar som ska ta beslut om att vaccinera sina barn. Hur bemöter du som läkare denna typ av kunskapsmotstånd? Den frågan lockade över 200 läkare, sjuksköterskor och andra berörda till årets Vaccindag.
-
Hälften av smärtan hos barn är stressrelaterad
”Smärtutredning kräver bred kunskap”, säger Gösta Alfvén, docent i pediatrik med 25 års erfarenhet av smärtvård hos barn.
-
Därför är enures vanligare hos barn med adhd eller aspergers syndrom
I varje lågstadieklass med sjuåringar lider i snitt två barn av enures, ofrivillig nattlig sängvätning. Dessutom är tillståndet överrepresenterat hos barn med neuropsykiatriska funktionsnedsättningar, såsom adhd. ”Det är en intressant iakttagelse”, säger överläkare Sven Mattsson vid Universitetssjukhuset i Linköping.
-
Rapport från möte om barnneurologi i Wien
Vartannat år anordnar EPNS (European Paediatric Neurology Society) en stor barnneurologisk konferens någonstans i Europa. I år genomfördes mötet i undersköna Wien där det samlades över 1 100 deltagare, varav ett 40-tal kom från Sverige.
-

Övre luftvägsinfektion (ÖLI)
En mycket vanlig och oftast virusorsakad infektion som också benämns vanlig förkylning. Symtomen typiskt spridda från flera organ i övre luftvägar som exempelvis halsont, lockkänsla för öronen, rinnsnuva, irritation och svullnadskänsla i näsan.
-
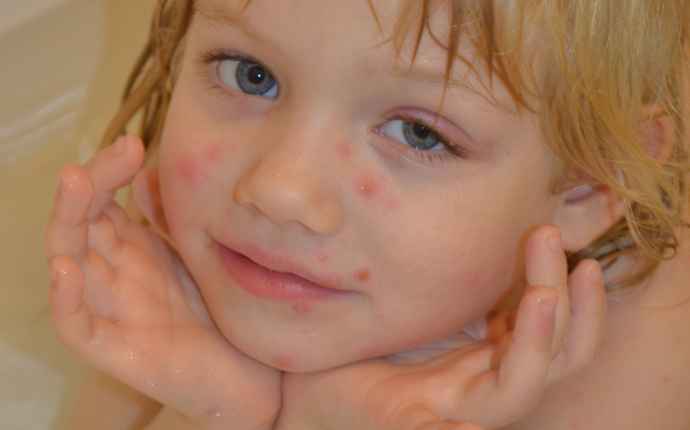
Impetigo (svinkoppor)
En bakteriell hudinfektionen som yttrar sig som vätskefyllda blåsor, vanligtvis lokaliserade i ansiktet men även på händer, handleder och bål. Svinkoppor drabbar omkring tre procent av alla barn någon gång.



