Lyhördhet på anamnes ökar chansen att upptäcka melanomfamiljer
Sjukvården identifierar i förebyggande syfte familjer med ärftlig malignt melanom, så kallade melanomfamiljer. Majoriteten av melanomfallen diagnostiseras i primärvården. Hildur Helgadottir, överläkare vid Karolinska Sjukhuset uppmanar läkare inom primärvården till lyhördhet på patientens sjukdomshistoria.
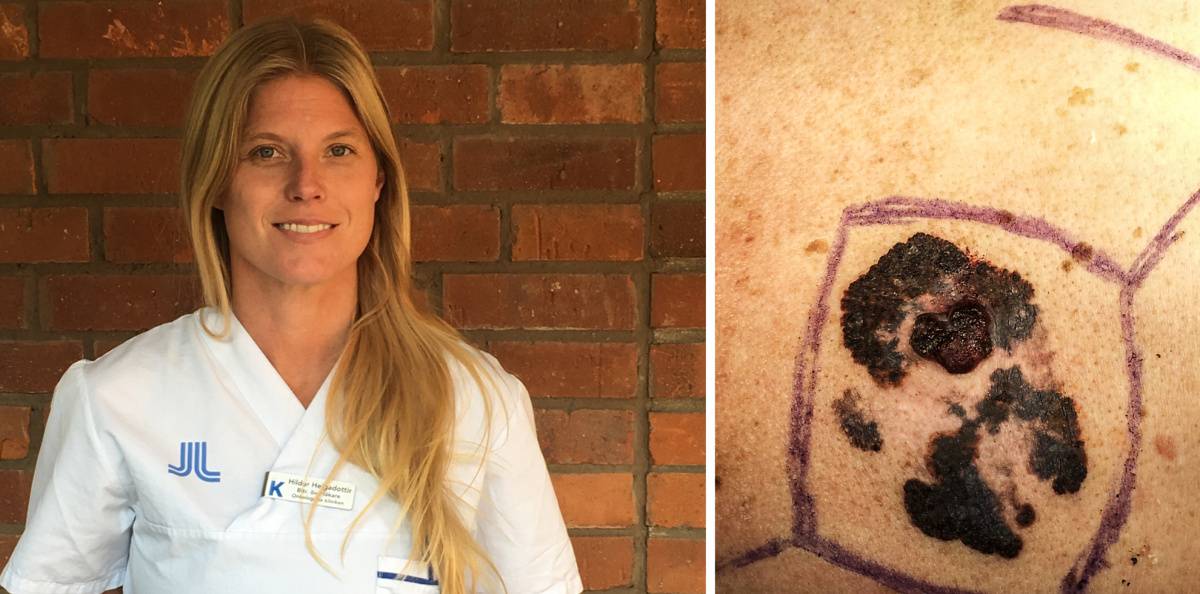
Drygt 4 000 personer diagnostiseras med hudmelanom varje år, av dessa har cirka 5 till 10 procent nära släktingar som är drabbad.
Majoriteten av melanomfallen diagnostiseras via primärvården. Som allmänläkare kommer man stöta på redan drabbade personer samt patienter som söker för misstänkta förändringar i huden.
För att ärftlig melanom ska identifieras som en melanomfamilj krävs att vissa kriterier uppfylls. Bland annat att två sinsemellan förstagradssläktingar, det vill säga syskon eller föräldrar-barn, har fått melanom i huden, varav en av dessa före 55 års ålder.
För att upptäcka familjärt melanom är det enligt Hildur Helgadottir viktigt att allmänläkare är extra vaksamma och lyhörda på patientens anamnes.
– Är det då någon som visar upp en avvikande förändring och dessutom berättar att de haft en mamma eller ett syskon som haft melanom, då blir det ju något som ännu mer styrker att man ska ta det på allvar, säger Hildur Helgadottir.
Vad vet du om biosimilarer?
Vi på NetdoktorPro vore tacksamma om du ville genomföra enkäten som bara tar några minuter. Du får samtidigt uppdaterade kunskaper om t ex vad som krävs för att en biosimilar ska godkännas, skillnaden mellan ett generiskt läkemedel och biosimilarer och vad som egentligen menas med en "switch".
I hela landet finns det drygt 2 000 melanomfamiljer. Sedan 1980-talet har regioner runt om i Sverige arbetat förebyggande genom att, i olika utsträckning, identifiera och registrera melanomfamiljer. Varje melanomfamilj får på så sätt sitt eget familjenummer, och är man identifierad med familjärt melanom rekommenderas både melanompatienten och dennes förstagradssläktningar att gå på läkarkontroller av huden.
Läs även medicinsk översikt: Malignt melanom i huden
Hög risk för ärftlig hudcancer vid genmutation
Den starkaste riskfaktorn för ärftlig hudcancer är mutation i genen CDKN2A, en så kallad tumörsuppressorgen som förhindrar att cancerceller bildas i kroppen.
Genmutationen förekommer hos 5 till 10 procent av familjer som faller under definitionen för familjärt melanom. Tidigare studier har också visat att dessa personer har sämre sjukdomsprognos jämfört med andra och de har högre risk att avlida i sjukdommen jämfört med melanomfall som inte har denna ärftliga mutation.
NetdoktorPro rapporterar från ESMO
Följ vår kongressbevakning från ESMO (European Society of Medical Oncology) och ta del av bland annat kongressrapporter, referat och intervjuer med kollegor som deltagit.
– Det man ska komma ihåg är att det här är väldigt få individer. I Sverige känner vi till cirka 50 sådana här släkter. Så det här är inte en folksjukdom, utan enstaka familjer som har en jätteallvarlig cancermutation i en väsentlig gen som skyddar mot cancer, säger Hildur Helgadottir.
Läs även: Patientfall: Kvinna, 33, med lätt huvudvärk och flyende värk från skelettet
TIPS: Vill du bli först med att ta del av NetdoktorPro:s nyhetsrapportering från kongressen ESMO (European Society for Medical Oncology)? Lämna din e-postadress här »
Immunterapi hjälper cancerpatienter med CDKN2A-mutation
En studie av bland annat Hildur Helgadottir från 2018 visade att personer med CDKN2A-mutationen svarade oväntat bra på immunologisk checkpoint-terapi. Hos de 19 patienter som deltog i studien svarade nästan två tredjedelar på behandlingen så bra att tumörerna minskade och hos en tredjedel försvann tumören helt. Hildur som själv träffar många ur den här patientgruppen berättar att nyheten om immunterapi gett en lättnad till dessa individer.
– De tycker att det är skönt att höra att om de skulle utveckla någonting så är de inte resistenta mot den här behandlingen, utan att det finns goda möjligheter att svara på den, och de har till och med bättre möjligheter att svara jämfört med melanomfall utan denna medfödda mutation.
Kan inte säkerställa koppling
Men varför fungerade immunterapi så bra på patienter med malignt melanom och CDKN2A-mutation? I studien från 2018 såg forskarna att tumörer med CDKN2A-mutation generellt sett hade ett större antal mutationer jämfört med tumörer som inte hade mutationen.
– Bättre behandlingssvar kan vara relaterat till att dessa individer har mycket uppsamlade mutationer i sina tumörer, säger Hildur Helgadottir, som vill påpeka är det var en förhållandevis liten studie.
Forskarnas förklaring är att celler med många mutationer blir mer olika i kroppens friska celler och på så vis har immunsystemet lättare att känna igen dem som är främmande. Hildur Helgadottir poängterar dock att det behövs mer forskning för att kunna säkerställa kopplingen.
I Sverige har cirka 10 % av alla familjer som definieras som melanomfamiljer mutation i tumörsuppressorgenen CDKN2A, som ger ökad risk även för bukspottkörtelcancer och för en del andra cancerformer. Kriterier för familjära melanom: Källa: Nationellt vårdprogram för malignt melanom: https://www.cancercentrum.se/globalassets/cancerdiagnoser/hud/vardprogram/NatVP_malignt_melanom_ver.2.1_170621 Fakta om melanomfamiljer
1. Familj med melanom i huden (invasiva eller in situ) hos minst två sinsemellan förstagradssläktingar* där minst en diagnostiserats före 55 års ålder.
2. Familj eller individ med tre eller fler melanom i huden (invasiva eller in situ) i samma släktgren. Fallen ska sinsemellan vara första-*, andra- ** eller tredjegradssläktingar***
3. Familj eller individ med melanom i huden (invasiva eller in situ) i kombination med bukspottkörtelcancer (adenocarcinom) (tre eller fler diagnoser krävs) i samma släktgren.
Malignt melanom Skivepitelcancer BasalcellscancerFakta om hudcancer
Malignt melanom uppstår i hudens pigmentbildande celler, och kan bildas i normal hud eller i godartade födelsemärken. Ultraviolett strålning från solen är den viktigaste yttre orsaken till malignt melanom. 5–10 % av alla melanom har genetiska orsaker. För att skilja mellan normala födelsemärken och melanom kan man använda ABCDE-kriterierna: Asymmetri, Border (kanter), Colour (färg), Diameter, Evolution (förändring över tid). Tidig diagnos och behandling är avgörande för prognosen.
Vid skivepitelcancer är tumören fast, fjällande och ibland vårtliknande. Ofta ser man ett sår centralt i tumören och kanten runt såret är hård. I typiska fall ser man samtidigt tecken på tidigare solskadad hud med skrovlig hud, bruna fläckar, rynkor, utvidgade blodkärl och pigmentförändringar. En skivepitelcancer som utvecklas från en solskada, en så kallad aktinisk keratos, har god prognos och sprider sig sällan. Tumörer som uppstår i frisk hud, i ärr eller efter strålbehandling sprider sig däremot oftare. Det är mycket viktigt att sjukdomen upptäcks tidigt så att man kan operera bort hela tumören innan den har spridit sig. Efter operationen kan man i många fall betrakta sig som botad.
Basaliom är den vanligaste formen av hudcancer och blir allt vanligare. Typiska tecken är sår som inte läker, lättblödande vårtor samt olika former av hudförändringar. Allt för mycket exponering av sol är den viktigaste orsaken till att man utvecklar basaliom. Behandlingen består ofta av kirurgiskt avlägsnande av tumören. Prognosen för basaliom är mycket god – tumören växer endast lokalt och ger så gott som aldrig metastaser.
Vi på NetdoktorPro vore tacksamma om du ville genomföra enkäten som bara tar några minuter. Du får samtidigt uppdaterade kunskaper om t ex vad som krävs för att en biosimilar ska godkännas, skillnaden mellan ett generiskt läkemedel och biosimilarer och vad som egentligen menas med en "switch". Följ vår kongressbevakning från ESMO (European Society of Medical Oncology) och ta del av bland annat kongressrapporter, referat och intervjuer med kollegor som deltagit.Vad vet du om biosimilarer?
Kongressbevakning
NetdoktorPro rapporterar från ESMO


